Kasu gehienetan, gizonen papilomabirusa ez da bizitza arriskuan jartzen. Behin gorputzean sartuta, VPH-k formazio onberak agertzea eragiten du. Baina badira gradu onkogeniko handia duten fokak. Tentsio honen garapena onkologiaren sorrerako lehen etapa da. Gaixotasun hilgarri baten agerpena ustekabean "galdu" daiteke. Bere jatorria epidermisaren goiko geruzan gertatzen da eta ez da denbora luzez agertzen.
Papilomabirus motak
Papilomabirus ugari dago. Espezie batzuk oraindik ez dira sakonki aztertu. Mota batekin kutsatzen bazara, garatxo kaltegabe bat lor dezakezu, eta beste batekin, berriz, eraketa gaiztoa eta minbizia lor ditzakezu. Zakilaren buruan dauden gizonen papilomak arreta berezia jartzen du, minbizia garatzeko arrisku handia baitago.
HPV tentsioen sailkapena hiru kategoriatan banatzen da, ICDren arabera:
- Talde ez-onkogenikoa (1-3, 5 motak). Gehienetan giza sistema immunologikoaren erresistentziaren ondorioz pasatzen dira. Ez dira inoiz gaizto bihurtzen.
- Arrisku baxuko birusak. Harreman sexual tradizionalaren bidez transmititua. Garapenerako baldintza onak daudenean, kasu arraroetan, prozesu onkologikoaren hasierako fasea bihur daitezke. Mota honetan sartzen dira: 6, 11, 42-44.
- Patologia "larriaren" ehuneko altua. Patogeno-klase hau askotan formazio genitourinario gaiztoen probokatzaile bihurtzen da. Horietatik arriskutsuenak 16 eta 18 motak dira, gizonezkoetan genitalen minbizia eta sexu-bikoteetan umetoki-lepoko minbizia garatzen laguntzen dutenak.
Garrantzitsua da jakitea! Nabarmentzekoak dira 13, 31, 33 eta 35 motako tentsioak. Haien arriskua leku intimoetako garatxo genitalen garapenean datza. Beste infekzio ez hain larri batzuen seinale erupzioa da (58, 39, 52, 30, 42, 43, 59, 55, 57, 40, 61, 62 eta 67-70).
Papilomaren garapenaren ezaugarriak gizonezkoen gorputzean
Giza gorputzean sartzean, papiloma birusa garapen-fase berdinetatik igarotzen da beti:
- Ezkutuko etapa. Gaixotasuna ez da inolaz ere kanpoko sintomekin agertzen. Bere presentzia PCR bidez bakarrik diagnostikatu daiteke.
- Fase klinikoa. Zelulen zatiketa handitzearen ondorioz hainbat formazio agertzen dira.
- Displasia etapa progresiboa da. Egitura zelularren deformazioa gertatzen da.
- Kartzinoma - papillomabirusa integratzen da, DNA kodearen mutazio gaiztoa gertatzen da. Minbizi inbaditzailea garatzen da.
Bikiniaren eremuan, barrabil-zakuan, zakilaren buruan eta prepuzion gertatzen diren garatxo genitalak berehalako tratamendua behar dute. Halako hazkundeek negatiboki eragiten diote gizonaren bizitza pertsonalari, emazteari osasun arazoak eragiten dizkiote eta papilomatosiaren garapenean laguntzen dute jaioberriarengan. Gaiztoak ere bihur daitezke. Batzuetan kondilomak guztiz agerian utzi ez diren sexu-transmisiozko gaixotasunen sintoma dira (adibidez, sifilisa).
Infekzio-bideak
VPH eskuratzeko modurik ohikoena birusaren eramaile batekin harreman sexuala da. Kasu honetan, komunikazio intimoaren formak ez du axola. Etxeko infekzio-bidea askoz ere ez da ohikoa. Leku publikoak bisitatzean infekzio arriskua dago:
- Igerilekuak, bainuak, saunak - mikrobio patogenoak erraz transmititzen dira ostalaritik, urradura eta marradura bidez sartzen dira.
- Ile-apaindegiak eta estetika-apaindegiak - infekzio-arriskua tresnen manipulazioaren alderantzizko proportzioan dago.
- Esku-hartze kirurgiko eta hortzetakoek infekzioa eragin dezakete.
Babes handiena oinarrizko higiene pertsonala mantentzea da: zure etxean zein etxetik kanpo. Antisorgailuen hesi-metodoek gaixotasuna izateko arriskua nabarmen murrizten dute.
Progresiorako baldintza onak
Gizonezkoen gorputzean sartu ondoren, birusa "lo" moduan geratzen da denbora luzez. Arrazoi hauek "aktibatu" dezakete:
- Gaixotasun luze baten ondoren immunitatea ahuldu.
- Ohiko "gainkarga" fisiko edo emozionalaren presentzia.
- Gorputzaren nekea estres larriaren ondorioz.
- Hainbat patologia benerikoa.
- Izerdia areagotzea.
HPVren ezaugarri arriskutsu bat da sintoma bereizgarriak ez direla gaixotasunaren hasierako fasean agertzen, bere "altueran" baizik. Zerk eragozten du mehatxuzko tentsioak hasierako faseetan identifikatzea.
Sintomen konplexua

HPV duten formazio emergenteek ñabardura bereizgarriak dituzte. Antzeko beste gaixotasun batzuen presentzia baztertzeko, "argazki" klinikoa arretaz aztertu behar da. Beraz, gizonen papiloma birusaren seinaleak:
- Akrokordoak edo hari itxurako papilomak zurtoinean. Normalean haragia edo marroi iluna kolorekoa. 5 mm-ko neurrira iritsi. Lepoan, aurpegian, eskrotoan eta barrabiletan, ingelean eta besapeetan agertzen dira. Askotan zauritu egiten dira.
- Hazkunde lauak tolesturarik gabeko gainazal distiratsua duten noduluen bilduma dira. Beixa edo arrosa kolorekoa du. Normalean tamaina ez da 8 milimetrotik gorakoa izaten. Kaltetutako eremuak izarrak, eskuak eta besaurreak dira.
- Gizonezkoen buruko kondilomak zurtoin batean plaka zorrotz grisak dira. Bakarra eta anitz daude. Hazkundeetarako "habitat" eremu ohikoak pelbisa eta genitalak dira. Askotan uzkia blokeatzen da, erredura, azkura eta odoljarioa eraginez.
- Bizkarrezurra palmondoen eta zolaren kanpoaldean agertzen den formazio biribila da. Tratatu gabe utziz gero, aste batzuen buruan zakar bihurtzen dira eta puntu beltz bat agertzen da erdian.
- Gara arruntak (sinpleak, arruntak). Talde oso batean aldi berean agertzen dira. Gehienezko tamaina 10 mm-koa da. Normalean belaunak, eskuak eta atzamarrek "sufritzen dute".
Papilomabirusaren tratamendua zenbat eta lehenago hasi, orduan eta aukera handiagoa izango da osasun-ondorio larriak saihesteko.
Ondorio arriskutsuak
Datu estatistikoek gizonengan VPH-ren ondorioz minbiziaren garapen kasu bakanak azaltzen dituzte. Faktore kezkagarri bat zakilaren eta pubisaren gainazaleko formazioak dira. Edozein unetan forma gaizto bilaka daitezke. Beste garau batzuei ere, atzealdean, ahoan adibidez, neurri egokiekin erantzun behar zaie.
Kontuz! Papilomabirusaren agerpenak denbora luzez tratatu gabe uzten badira, melanoma bihurtu daitezke - azaleko minbizia.
Diagnostikoa ezartzea
Nola tratatu papilomak zakilaren buruan? Dermatologoa bisitatzea sendatzeko lehen urratsa da. Espezialista batekin hasierako hitzorduak muki-mintzen eta larruazalaren ikusmen-azterketa sakona barne hartzen du. Gaixoari buruzko inkesta zehatza ere egiten da eta banakako kexak entzuten dira.
Birus baten presentzia susmatzen bada, pazientea azterketa osagarria bidaltzen da:
- Odola eta maskuriko isurketak ematen dira aztertzeko. Lortutako adierazleetan oinarrituta, birusaren eragilea DNA material orokorretik isolatzen da.
- Kondilomen biopsia egiten da. Emaitzak minbizi-zelulen presentzia edo eza zehazten du.
- Muki-mintzen azterketa zitologikoa egiten da.
- Batzuetan ureteroskopia behar da.
Azken historiaren ondoren, medikuak ondorio bat egiten du eta tratamendu konplexua zehazten du.
Gizonentzako tratamendua
Ezinezkoa da HPV erabat kentzea, herpesaren birusa bezala. Gizonezkoen papilomaren tratamendua honako hau da: neurri terapeutiko eta kirurgiko guztiak patologiaren agerpenak berdintzea eta erremisio-aldia handitzea dute helburu.
Lagunduko duen espezialista
Papilomabirusari aurre egiteko taktika optimoak garatzeko, beharrezkoa da hainbat espezialistaren azterketa egitea. (Venereologoa, proktologoa, urologoa eta, behar izanez gero, onkologoa). Hasieran, zure tokiko terapeutarekin harremanetan jar zaitezke, zure ekintzak koordinatuko dituena.
Papilomak kentzea
16. eta 18. motako birusak identifikatzean, mota guztietako hazkuntzak kentzea ezinbestekoa da. Horren ondoren, droga-terapia ikastaroa agintzen da, gaixotasunaren eragilea kentzeko eta, aldi berean, gorputzaren defentsa naturalak maximizatzeko gai dena. Papilomak kentzeko metodo erradikala erabiltzen da tratamendu kontserbadorea nahi den emaitza lortzen ez badu.
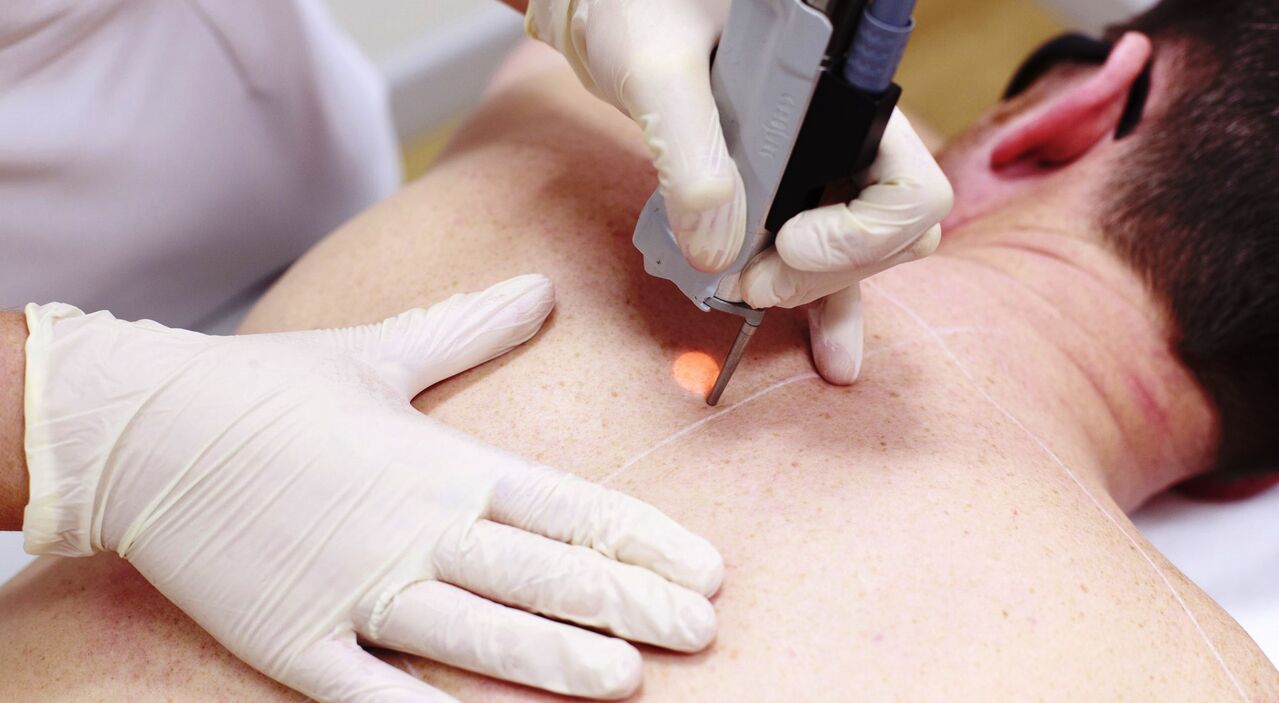
Prozedura modu ezberdinetan egiten da:
| Esku-hartze mota | Ezartzeko modua | Prozeduraren helburua eta ezaugarriak |
|---|---|---|
| Kirurgia | Tresna bisturi arrunta da. Anestesia aukeratzea kaltetutako eremuaren, medikuen preskripzioaren eta pazientearen nahien araberakoa da. | Papiloma onkologikoetarako erabiltzen da batez ere. |
| Laserra | Izpi infragorrien laguntzaz, hazkunde patologikoak "erretzen" dira. | Konplikazio minimoak eta kaltetutako ehuna erabat kentzeko aukera du ezaugarri. |
| Eszisioa irrati-labana erabiliz | Maiztasun handiko uhinekin hezkuntzan eragina. | Modu eraginkor, azkarra eta minik gabekoa. Askotan zakilaren buru azpian papilomak kentzeko erabiltzen da. |
| Elektrokoagulazioa | Korronte elektrikoaren eragina papiloman. | Sendatze prozesu luze batek bereizten du (bi aste arte). Metodo mingarria, bezeroen iritzien arabera. Ondoren, orbain bat geratzen da. |
| Kriodestrukzioa | Nitrogeno likidoa erabiltzen da. | Pazienteen iruzkinetan oinarrituta, metodo nahiko deserosoa da. |
| Metodo kimikoak | Hainbat agente sintetikoren tokiko erabilera. | Ez erabili gorputzeko eremu sentikorregietan, esate baterako, zakilaren buruan. Ehun osasuntsuak kaltetzea ere posible da. |
Kontuz! Guztiz debekatuta dago papiloma zeure burua kentzea edo iodoz zikintzea. Kalte horiek tumore onbera batetik tumore minbizi batera igarotzea ekar dezakete.
Beste metodo terapeutikoak
Papilomabirusaren tratamendu kontserbadorea sexu indartsuenetako ordezkarien botikak hartzean datza.
Normalean, espezialistek sendagai hauek agintzen dituzte:
- Zelula-zatiketa areagotzeari uztea: kremak, ukenduak.
- Tokiko agenteak oinarri naturalean (zelandina) farmazietan saltzen dira prezio merkean.
- Gaixoaren gorputzean interferoien sintesi independentearen aktibazioa sustatzea.
- Tableta immunomodulatzaileak.
- Birusen aurkako sendagaiak.
Ikastaroaren dosia, erregimena eta iraupena bertaratutako medikuak bakarrik zehazten ditu. Terapian zehar, aukeratutako taktiken eraginkortasunaren jarraipena eta erreakzio alergiko posibleak garaiz detektatu behar dira. Edozein birus ezin da antibiotikoekin tratatu. Horien erabileraren beharra medikuak hartzen du kontuan, gaixotasunaren bilakaeraren arabera. VPH-rako errezeta herrikoiak erabiltzeak inola ere ezin du medikuen errezeta ordezkatu. Hainbat belar decoctions erabiltzea posible da aldez aurretik espezialista batekin kontsulta eginda. Gertaera hori ez da alde batera utzi behar hesteetako patologia kronikoak badaude.
Papilomak prebenitzea
Papiloma birusaren prebentzio neurriak posible dira ezagutza eta trebetasun berezirik gabe. Bizimodu osasuntsua izateko baldintzak, harreman monogamikoak eta higiene pertsonala pertsona guztien eskura daude. Zientzialari modernoek hainbat txerto garatu dituzte, zeinekin txertoak potentzial onkogeniko handiko HPV garatzeko arriskua nabarmen murrizten du (6, 11, 16 eta 18). Txertoa, bi elementuz osatua, andui arriskutsuenak saihesteko diseinatuta dago. Txertoa hartzeko adin egokiena 10 eta 25 urte bitartekoa dela jotzen da. Txertoaren epe eraginkorra 6, 5 urtekoa da gutxi gorabehera. Txertaketak egokiak dira neska zein mutilentzat.
Ondorioa
Momentu "zoragarri" batean papilomak kentzeko arazoari aurre egin beharrik ez izateko, neurriak gogoratu behar dituzu. Babestutako sexu harremanak, tamalez, ez dira beti osasun onaren bermea. Prebentziozko azterketa mediko erregularrak lagunduko du. Txertoak behar diren ala ez bakoitzak bere kabuz erabakitzen du. Baina gaixotasun hilgarri baten aukeraren aurka babesten duten bitarteko frogatuak badaude, orduan bekatua litzateke horiek ez erabiltzea.






















